El deseo de tener una piel sana, libre de manchas, lesiones cutáneas o pecas ha sido una de las preocupaciones constantes en la vida de Blanca, una mujer de 75 años que a los 17 perdió a su madre, Margarita*, por un tipo de cáncer de piel llamado melanoma.
“Cuando el tumor fue detectado ya se había reproducido en diferentes órganos y el manejo se hizo cada vez más difícil”, dice Blanca y asegura que la prevención pudo haberle salvado la vida a su mamá, quien poca atención puso a los avisos que su piel le alertaba.
El melanoma, explica la especialista en dermatología oncológica Adriana Reina, es un tumor maligno de la piel que si bien representa menos del 5 % de todos los cánceres cutáneos (carcinoma basocelular, carcinoma escamoso y otros), es la causa del 80 % de mortalidad por cáncer de piel, que lo califica como altamente peligroso. Además, es de rápido crecimiento y tiene la capacidad de propagarse a otras partes del cuerpo si no se diagnostica y trata a tiempo.
Por su parte, Silvia Castello, especialista en Dermatología de la Universidad Javeriana y miembro del Hospital Universitario San Ignacio asegura que en los últimos años la incidencia de esta patología ha aumentado – es hoy un problema de salud pública–, por lo que conocer los factores de riesgo y detectarlo a tiempo juegan un papel crucial en la supervivencia.
¿Cuál es la causa del melanoma?
Los expertos son enfáticos al decir que las causas y factores de riesgo son múltiples y pueden variar entre genéticos y ambientales.
La dermatóloga Castello destaca algunos que son de mayor influencia, como el fenotipo o características específicas del individuo (color de piel u ojos claros), la exposición a la radiación ultravioleta y los nevus melanocíticos -más reconocidos como “pecas”, son lesiones cutáneas benignas muy frecuentes, se encuentran en gran parte de la población y son derivadas de los melanocitos, es decir, las células responsables de la pigmentación normal de la piel-.
“Cuando se trata de pecas displásicas -o atípicas- en su tamaño (mayor a 20 cm), color, superficie y bordes; o cuando se presentan en grandes cantidades (un número mayor a 100), pueden ser antecedentes de melanoma por características genéticas de nacimiento”, añade Castello.
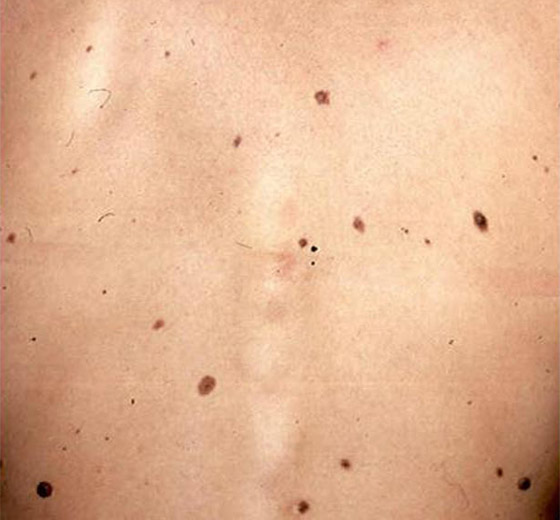
Imagen de nevus melanocíticos o pecas en la espalda. Hay dos tipos, unos que están presentes al momento del nacimiento (congénitos) y otros que aparecen durante la infancia o a lo largo de la vida (adquiridos).
Los peligros de la exposición al sol
Otro factor de riesgo para desarrollar un melanoma es la radiación ultravioleta, que para médicos como Castello representa el antecedente más importante y reconocido en el diagnóstico de este tipo de cáncer.
“Se cree que el 80 % de los casos de melanoma se crean en zonas con exposición intermitente al sol, lo que quiere decir que es corta, episódica, intensa y generalmente en exposición recreacional (vacaciones, idas a tierra caliente o deportes que se hagan de forma ocasional)”, dice la experta.
Entre otras, pero no menos importantes, están las quemaduras agudas provocadas por el contacto térmico, con aceite caliente, por ejemplo; o por el contacto radiactivo, químico o eléctrico, quemaduras con enrojecimiento, ampollas o hinchazón por más de 24 horas. La dermatóloga javeriana explica que estos casos duplican el riesgo de que una persona pueda tener melanoma.
A esto se suman las cámaras de bronceo, que si bien aumentan el riesgo de melanoma, como dice Castello, cuando la exposición se da a edades tempranas, es decir, antes de los 35 años y de forma frecuente (más de diez sesiones), el peligro crece.
¿Y cómo afecta la exposición prolongada?
Ahora, piense en una persona que permanece expuesta de forma crónica; la mujer o el hombre que trabaja bajo el sol en su día a día, escenario en el que zonas como la cabeza, el cuello, el cuero cabelludo y los pabellones auriculares están poco protegidos.
“Aunque no hay una asociación clara con el desarrollo de melanoma en estos casos, se ha visto que hay una incidencia alta de pacientes ancianos con melanomas en estas zonas”, alerta Castello.
La especialista comenta que resulta frecuente que aquellos con el pelo rojo, claro, “mono”, y que tengan los ojos azules, verdes y piel blanca, sean más vulnerables y empiecen a desarrollar, desde etapas tempranas, pecas o manchas de color café o marrón, ovaladas, diferentes a los nevus melanocíticos y que se conocen como efélides o lentigos solares.
Es menos común encontrar esta patología en pieles oscuras, morenas o negras.
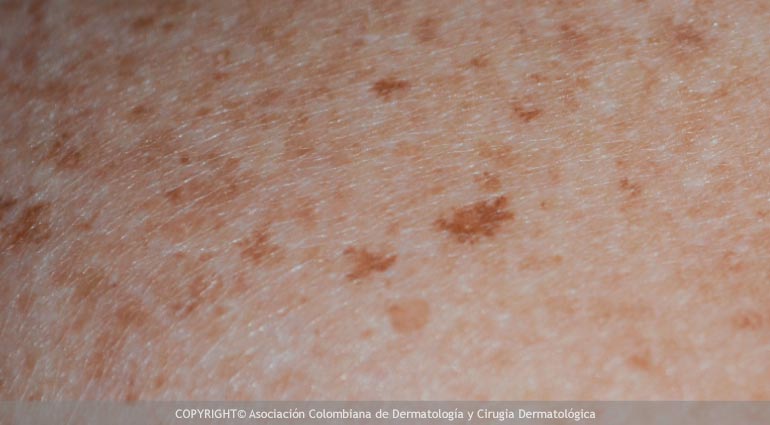
Imagen de lentigos solares con características propias (manchas color café-marrón, lisas, de contornos irregulares, asociados a la exposición al sol sin protección, con medidas entre 1 y 3 centímetros).
“Cuando uno tiene un solo familiar afectado”- describe Castello-, “se dobla el riesgo de que uno tenga melanoma, pero si uno tiene tres o más familiares afectados, este riesgo aumenta de treinta a 75 veces”, por lo que vale la pena interrogar la historia familiar dentro del diagnóstico.
El riesgo también aumenta cuando ya ha existido un melanoma previo; por deficiencia de vitamina D, por tabaquismo o consumo de alcohol, entre otros.
Colombia y el problema de la detección rápida
En el país, la tasa de supervivencia de pacientes con melanoma está alrededor del 64 %, explica Raúl Murillo, director del Centro Javeriano de Oncología, quien además es máster en Salud Pública. Países como Australia, que por cierto tiene la tasa de melanoma más alta del mundo, tiene una supervivencia del 92 % con seguimientos de hasta cinco años, tasas parecidas a las de Norteamérica y Europa. ¿Pero qué podría originar esa diferencia en las cifras?
Para Murillo, una de las razones es la falta de recursos del sistema de salud y la carencia de oportunidades para el diagnóstico, pero también la forma en cómo los médicos manejan a estos pacientes (con desconocimiento o poco apoyo entre disciplinas) y la prevención y cuidado por parte del paciente.
“La toma de decisiones a nivel médico debe ser compartida de manera interdisciplinar por el área de dermatología, oncología radioterápica, oncología clínica, cirugía oncológica, cirugía de tejidos blandos; toda el área de apoyo diagnóstico y demás disciplinas (cuidado paliativo, rehabilitación, salud mental, entre otras)”, comenta.
Avances en ingeniería como aportes a la medicina
“Todo inició con un lunar en su pierna derecha, mi mamá lo notó, pero no le prestó mucha atención, esas cosas como que para uno pasan desapercibidas”, dice Blanca al recordar el caso de Margarita. “Con el tiempo fue creciendo, pero fue hasta después de un muy buen tiempo que mi mamá decidió consultar, pues como no le molestaba, no le dolía, ni le rascaba”.
La prevención, el autoexamen de piel y los controles médicos son elementos esenciales para obtener un diagnóstico y tratamiento temprano de esta patología y es aquí cuando la ingeniería empieza a hacer sus aportes.
Sin ser un profesional del área de la salud, pero tras haber estudiado la complejidad del diagnóstico de esta patología, Andrés Wilches, doctor en ingeniería y profesor javeriano, con el apoyo de un equipo de colegas, decidió diseñar un sistema de análisis para identificar lesiones cutáneas posiblemente malignas de este tipo.
“Si bien el personal médico especializado tiene herramientas técnicas para hacer el análisis de lesiones y está capacitado para detectar signos que demuestren presencia de tumores cutáneos, esta tarea depende en gran parte de su experiencia clínica”, dice el ingeniero.
Existen, por ejemplo, los criterios de alarma y factores de riesgo mencionados, además de herramientas propias de la dermatología como el dermatoscopio, un equipo de mano que, de forma no invasiva, magnifica la vista de una lesión en la piel mediante un sistema de lentes y luz; y también se usan otras tecnologías como la dermatoscopia digital computarizada.
Esta última, explica la doctora Reina, “optimiza el diagnóstico de manera que permite visualizar, capturar y archivar imágenes de la piel en un software y así identificar hallazgos sospechosos o también hacer comparativos en el seguimiento de casos”.
A diferencia de estas herramientas que según explica Wilches permiten al médico analizar algunas de las características de las lesiones cutáneas importantes para el diagnóstico (asimetría, bordes, color, diámetro y evolución, ABCDE), el sistema propuesto por el ingeniero podría llegar a incluir todas las mencionadas y en una segunda fase, que se encuentra en proceso, dar un diagnóstico preliminar para acercar al médico al resultado final de manera más rápida y efectiva, sin necesidad de recurrir a una biopsia.
“No es que busquemos reemplazar al médico, sino aportar algún tipo de herramienta que pueda contribuir a la detección temprana de esta grave enfermedad, especialmente a aquellos profesionales médicos no especialistas para que les permita referir o iniciar precozmente el manejo integral de la enfermedad”, asegura.
Así fue como Wilches y sus colaboradores analizaron 92 imágenes de lesiones cutáneas malignas y las compararon con benignas, tomadas de la base de datos DermIS – Dermatology Information System.
Los métodos usados en este proyecto demostraron ser efectivos, por lo que el sistema podría usarse para determinar si una lesión en la piel es benigna o potencialmente maligna.
No olvide la prevención
La doctora Reina recomienda tener una consulta preventiva al menos una vez al año y aplicarse protector solar.
Por su parte, la médica Castello complementa diciendo que el uso del protector solar debe ser diario y su aplicación uniforme y generosa “con reaplicaciones frecuentes cada dos horas si estamos expuestos al sol o al menos tres veces al día si no lo estamos”.
Además, según esta especialista “es recomendable que el protector sea de amplio espectro, es decir, que cubra de los UVA (generados por la mayoría de las camas bronceadoras y asociados al daño de la piel a largo plazo con efectos como arrugas); y de los rayos UVB (que tienen un poco más de energía que los UVA, pueden dañar el ADN de las células de la piel y se cree que causan la mayoría de los cánceres de piel). El factor de protección debe ser mayor a 30 y se debe aplicar 20 minutos antes de la exposición al sol”.
La otra indicación es revisarse la piel con cierta periodicidad y recordando que “el paciente debe estar en un lugar cómodo con buena luz, mínima cantidad de ropa, contar con un espejo y, si es posible, con un familiar que pueda observar las zonas que al paciente le cueste. En esta evaluación se recalca examinar toda la superficie de la piel sin olvidar la boca, uñas de manos y pies; palmas, plantas y espacios entre los dedos”, explica Reina.
En cuanto a la prevención primaria, Silvia Castello también recomienda el uso de ropa protectora (sombrero, cachucha, sombrilla, gafas de sol, ropa con manga larga, pantalones largos, cuellos altos) que proteja mecánicamente del sol. “Idealmente evitar cámaras de bronceo y el bronceo intencional, y protegerse sobre todo en horas pico de sol (entre las 11 de la mañana y las 3 de la tarde).








2 comentarios
Excelente! Gracias por la información; toda lesión en la piel va acompañada de sentimientos que afectan la autoimagen.
Hola María ximena soy Luz la mamá de Francisco te felicito por tu investigacion ya que son tan complegos me interesa saber mas de los melanomas y los cuidados que debemos tener