Actuar rápidamente sí es un factor importante para los procesos de inmunización que se están llevando a cabo en el mundo, según expertos en salud que se reunieron para hablar en Velocidad en la vacunación, uno de los seis paneles del foro La vacunación, un asunto de todos.
“Este es un reto que nos acoge a todos, los académicos, los científicos, la sociedad en general, la empresa privada y el gobierno”, dijo la neumóloga Alejandra Cañas, moderadora del panel y directora del Departamento de Medicina Interna de la Pontificia Universidad Javeriana.
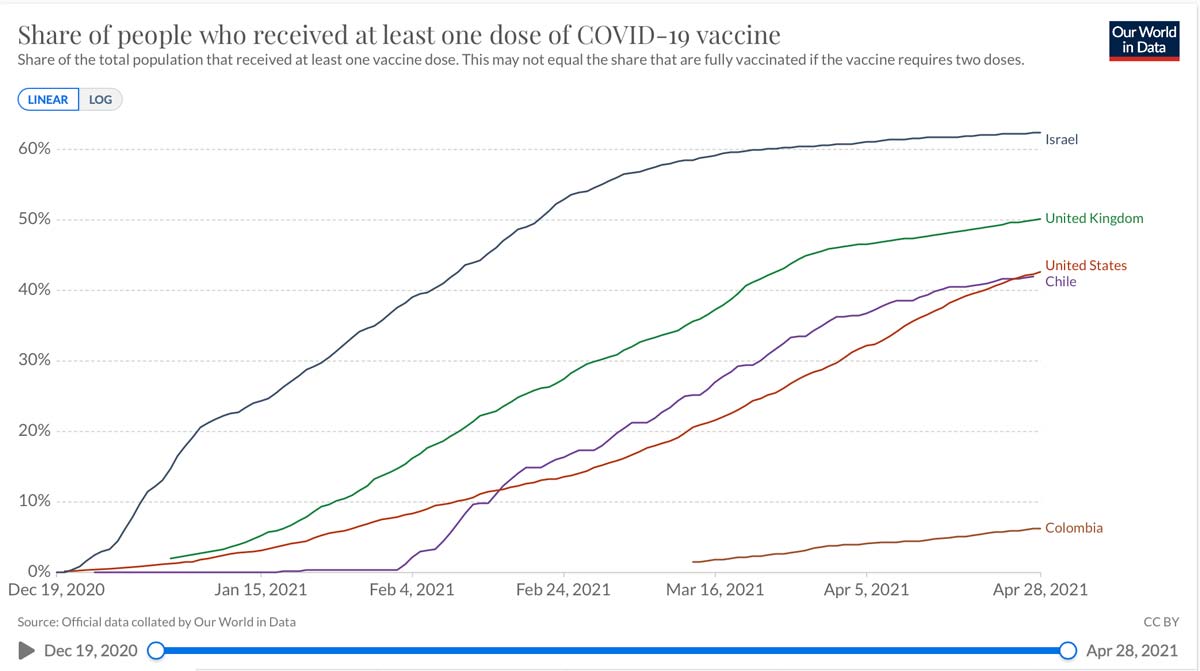
“Cuando observamos las cifras de vacunados por cada 100 habitantes, países de la región como Chile reportan 73 vacunados por cada 100 y Colombia 8.65, lejos de esta cifra y de algunos países vecinos”.
En el panel participaron Juan Carlos López, profesor de la Facultad de Medicina de la Pontificia Universidad Javeriana, Israel Rosario, médico cardiólogo del Hospital Hadassah, de la Universidad Hebrea de Jerusalén; Sandra Valderrama, directora de la Unidad de infectología de la PUJ, y Diego Roselli, profesor del Departamento de Epidemiología Clínica y Bioestadística de la PUJ.
Los retos están en sostener el sistema de salud
Vacunar a más de 35 millones de personas contra la Covid-19 supone un reto, no solo de recursos, sino también de cobertura sanitaria para el país. Sin embargo, mantener la calidad de la salud en medio de una emergencia, ha sido el verdadero desafío.
“Lo que nos lleva a esta crisis mundial son las muertes, las hospitalizaciones y no tener una capacidad de respuesta desde el sistema de salud”, aseguró la infectóloga Sandra Valderrama.
Según un equipo de investigadores de la Universidad de Columbia, en Estados Unidos, que monitoreó la cantidad de recursos invertidos por 168 gobiernos para enfrentar la pandemia, el gasto fiscal a nivel global se acerca a los US$7.2 billones. Y en relación con el PIB, los países ricos invirtieron 6.7 %, mientras que en América Latina fue del 2.4 %.
Un informe de la Comisión Económica para América Latina y el Caribe(CEPAL) y la Organización Panamericana de la Salud (OPS) expuso la vulnerabilidad de la región por sus niveles de informalidad laboral, pobreza y desigualdad.
“Son sistemas fragmentados con barreras para el acceso y limitaciones en cuanto a los recursos”, dijo. La disponibilidad promedio de médicos es de 20 por cada 10.000 habitantes, el número de camas disponibles por cada 1.000 habitantes es de 2.0 y en 2016 solo el 52 % de los asalariados estaban afiliados a un sistema de salud o contaban con cotizaciones.
El problema de las variantes
El SARS-CoV-2 tiene una variabilidad genética amplia. Las tres variantes de las que más información se conoce por su rápida transmisibilidad, continuó la profesora Valderrama, son la B.1.1.7 (variante inglesa), la B.1.351(variante surafricana) y la P1 (variante brasileña).
“De la variante inglesa y surafricana ya hay datos contundentes que se asocian con diseminaciones más rápidas y mayor transmisibilidad, eso es muy probable que lo compartan con la variante brasileña porque tienen mutaciones parecidas. La variante inglesa tiene un aumento de mortalidad de 1.65 y la surafricana puede evadir la detención de pruebas diagnósticas cuando estas detectan un solo gen”, explicó.
Lo que más preocupa es la susceptibilidad de ambas variantes a agentes terapéuticos como mAbs (anticuerpos monoclonales, que se utilizan para identificar y neutralizar bacterias o virus) y el plasma convaleciente. De igual forma presentan, en ciertos casos, evasión de inmunidad natural o vacunal, dice Valderrama.
¿Por qué se requiere una mayor velocidad en la vacunación?
“Hay diferentes razones pero la primera es para evitar mortalidad y hospitalizaciones; y segundo, para evitar una emergencia sanitaria y la transmisión de variantes”, dijo la directora de la Unidad de Infectología.
Una de las formas de frenar la diseminación de las variantes es tener un mayor número de personas vacunadas.
Hasta el momento, Colombia ha aplicado cerca de 4.714.640 dosis acumuladas y 1.505.225 segundas dosis contra el nuevo coronavirus, lo que equivale al 6.31 % de la población. A este ritmo el país podría demorarse hasta 789 días en lograr que el 70 % de los habitantes estén vacunados, mientras que en países como Chile, se tardarían 87 días.
Por otro lado, los países que han conseguido una alta cobertura en vacunación han reducido el número de muertes por habitantes a 0.23, como es el caso de Israel y Reino Unido.
Sin embargo, “se calcula que una de cada 500 personas de países de bajos ingresos ha sido vacunada, mientras que en los países ricos, una de cada 4 personas está inmunizada total o parcialmente”, afirmó la doctora Cañas.
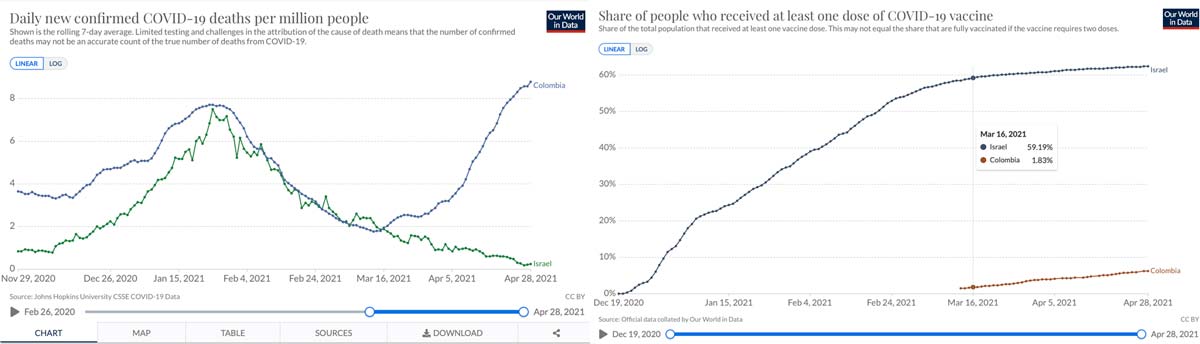
Para el neurólogo Roselli, la disminución de muertes en Israel coincide con el aumento del número de personas vacunadas. Mientras que Colombia registraba su tercera ola, Israel ya contaba con más del 50 % de sus habitantes inmunizados. Por eso, aunque los dos presentaron un pico de muertes parecido en febrero de este año y una disminución en marzo, Israel continuó en descenso mientras que Colombia llegó a un nivel de muertes por día sin precedentes.
La velocidad también incluye a los niños
En el mundo viven 2.200 millones de niños y niñasy en Colombia representan el 22.5 % de la población.
Aunque muchos son asintomáticos o presentan una infección leve, el SARS-CoV-2 puede ser un riesgo para quienes padecen comorbilidades, obesidad o inmunosupresión. Además, pueden sufrir de complicaciones como el síndrome inflamatorio multisistémico asociado a Covid-19 (SIMS-TAC).
“Los niños representan un rol muy importante en la transmisión que probablemente estábamos subestimando”, explicó el infectólogo pediatra Juan Carlos López. “Tendemos a hacer menos pruebas en los niños. Y con las variantes de propagación que son más rápidas, cuando los niños regresen a los colegios o cuando tengan mayor contacto con la comunidad, van a ser un punto de contagio que hace parte de la inmunidad de rebaño con la que no vamos a contar”.
Vacunar a los niños, continuó López, puede tener beneficios directos e indirectos. Directos porque los protege de formas graves de la enfermedad y condiciones posinfecciosas, e indirectos porque reducen la propagación y los costos familiares en cuanto a la prevención de contagio de los padres. También podrán retornar al colegio y a sus actividades.
Existen varios estudios en curso, algunos diseñados para adolescentes y otros para niños menores de doce años, estos en una menor medida. “BioNTech tiene un estudio en fase tres en adolescentes entre doce y 15 años con una eficacia del 100 % y una robusta respuesta de anticuerpos. La vacuna es bien tolerada y los efectos adversos son similares a población de 16 a 25 años. Además pueden requerir dosis menores”, aseguró el profesor López.
En el caso de las mujeres embarazadas, los Centros para el Control y la Prevención de Enfermedades (CDC, por sus siglas en inglés) recomiendan vacunarse pero advierten que los estudios frente a esta población son limitados. Según la misma organización, las mujeres embarazadas tienen un mayor riesgo de sufrir enfermedades severas por la Covid-19, o tener partos prematuros. Por eso, recomiendan evaluar los riesgos individuales con el personal de salud.
“Hay estudios que han determinado qué tanto se pasan esos anticuerpos de la madre al bebé y qué protección hay en él. Por ahora, se ha demostrado que hay un traspaso de anticuerpos al recién nacido, estos son más efectivos en el tercer trimestre, pero aún nos faltan más datos y estudios en esa población para dar recomendaciones más precisas. De todas formas, hay unos beneficios y riesgos que hay que consensuarlos de forma individual”, expresó el pediatra.
La velocidad de Israel
El país del Medio Oriente inició su vacunación el 19 de diciembre de 2020 y un mes después el 27.14 % de la población ya contaba con al menos una dosis de la vacuna. Hasta el 28 de abril, el 62 % de la población se encuentra inmunizada.
Según el doctor Israel Rosario, el éxito de la vacunación en Israel centró en los más de 700 puntos de distribución de la vacuna, la aplicación de más de 200.000 biológicos al día y el plan de acción que consistía fundamentalmente en tres factores: la cadena de distribución, el buen manejo y control del ciclo de la vacuna y la optimización de recursos.
“Solo alrededor de 600 mil personas, lo que representa un 2 % de la población, no han acudido a la vacunación. Ellas caen en algunas ideologías religiosas que prefieren no vacunarse. Lo que sí se ha aplicado y ha funcionado muy bien es la tarjeta verde. Toda persona que quiera hacer una reserva en un restaurante, entrar al cine, viajar y no hacer cuarentena o incluso ir de fiesta, debe tener la tarjeta. Eso ha empujado a las personas a vacunarse”, informó el médico del Hospital Hadassah, de la Universidad Hebrea de Jerusalén.

Aplazar la segunda dosis: una forma de aumentar la velocidad
Para la doctora Sandra Valderrama, aplazar la aplicación de la segunda dosis podría traer efectos positivos como sucedió en Israel, Escocia y Reino Unido.
“Esta es una discusión que se debe dar. Es mirar que no somos un país con tan altos recursos, ni tenemos una gran cantidad de vacunas disponibles como quisiéramos y como necesitamos. Entonces, se debería pensar si cambiar la estrategia y pensar en colocar una dosis en los biológicos que hay evidencia de eficacia y ver el efecto de disminución que tendrá en hospitalización y mortalidad”, puntualizó.
Según Valderrama, hay evidencia de la efectividad de una sola dosis en vacunas de Pfizer BioNTech y Oxford-AstraZeneca hasta las 12 semanas. Con la de Oxford la eficacia mejoraba un 78.3 % y no encontraron casos severos después de los 21 días. Y con la de Pfizer se demostró la prevención de un 91% de la hospitalización.
El Ministerio de Salud y Protección Social expuso que en los estudios de fase II de la vacuna de Sinovac, se observó que los anticuerpos eran mayores a los 28 días de la primera dosis, en comparación a cuando se aplicaba a los 14 días.
Los retos
Para Roselli se deberían tener en cuenta tres aspectos relacionados con la velocidad de la vacunación: “primero, el suministro de la vacuna, que está en manos de los fabricantes y los tiempos que han prometido; segundo, la velocidad y la capacidad del sistema de salud para el almacenamiento, logística y distribución de las vacunas; y el tercero, la disposición de las personas en aceptar la vacuna y presentarse a las citas”.
También es importante aceptar todos los biológicos disponibles. “Preocupa mucho que haya negativas a ciertas vacunas y se pierden esas oportunidades de evitar hospitalizaciones y mortalidad”, dijo Valderrama.
En Colombia, a medida que avancen los procesos de vacunación, se irá reduciendo la velocidad de aplicación. Esto se debe a las distancias que hay en el país y la falta de conectividad e infraestructura vial, concluyeron algunos de los panelistas.
“Se tiene un sistema de inmunización exitoso, el PAI (Programa Ampliado de Inmunización) con muy buenas tasas de cobertura vacunal y una capacidad de hacer programas de vacunación en zonas remotas”, expuso Roselli. “Pero una de las críticas es la capacidad que tiene de mantenernos informados a los investigadores y al público en general. No tenemos claridad de a quiénes se les está aplicando la vacuna, quiénes son profesionales de la salud o sus edades”.
Por ahora, se espera que los informes de la vacunación mejoren y que los académicos puedan hacer aportes sobre los datos que se presenten.








